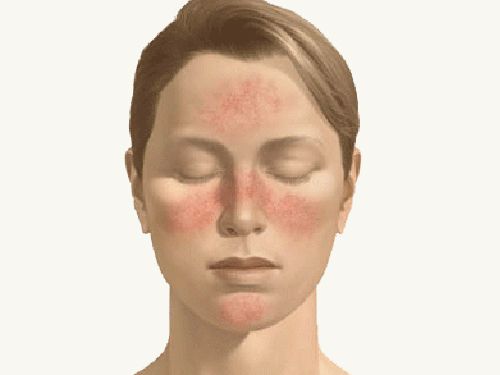
Розацеа – это неинфекционное хроническое заболевание кожных покровов, точные причины развития которого науке неизвестны. Главным симптомом этой болезни считают стойкое покраснение кожи, на фоне которого наблюдается появление бугорков и угревых высыпаний.
Болезнь быстро прогрессирует и вызывает появление таких осложнений как ринофима (фиброз соединительной ткани в области носа) и телеангиэктазии (стойкое расширение сосудов в лицевой области), поэтому лечение розацеа на лице должно быть комплексным и своевременным.
Медикаментозная терапия
В связи с тем, что в основе патогенеза данной болезни лежат процессы воспаления кожи, системная медикаментозная терапия розацеа включает в себя прием антибиотиков тетрациклинового ряда (окситетрациклин, миноциклин, тетрациклина гидрохлорид). Их применение допустимо при тяжелой папуло-пустулезной и фиматоидной стадии заболевания (начальную фазу лечат местными средствами). Точный механизм действия данных препаратов при лечении заболевания кожи лица розацеа не выяснен, так как никакие микроорганизмы в патогенезе заболевания участия не принимают, но ученые объясняют эффективность применения тетрациклинов их противовоспалительной активностью, а также тем, что они могут ингибировать ангиогенез (избыточное образование кровеносных сосудов).
Кроме тетрациклинов для лечения розовых угрей применяют следующие препараты:
- макролиды (эритромицин) – применяют для лечения резистентных к тетрациклинам пациентов;
- ретиноиды (изотретионин) – способны затормозить разрастание эпителиальной ткани в области сальных желез и за счет этого снизить продукцию кожного сала, оказывают противовоспалительное и иммунотропное действие (чаще всего используют при конглобатной форме розацеа);
- антигистаминные средства – помогают уменьшить зуд и воспаление на любой стадии заболевания.
Местное лечение
Местная терапия зависит от стадии развития болезни. На стадии эпизодической эритемы врачи назначают своим пациентам холодные примочки с 1-2% раствором резорцина, которые уменьшают ощущения зуда. При выраженном эритрокуперозе показано применение крема «Дирозеаль», он содержит комплекс активных веществ, которые улучшают клеточный обмен и микроциркуляцию крови, а также немного утолщают эпидермис (сосудистая сетка становится менее заметной), всю косметику при розацеа прописывает врач.
На фиматоидной стадии и стадии папуло-пустулезных изменений кожи рекомендуют использовать следующие средства:
 Скинорен-гель – средство на основе азелаиновой кислоты, дает хороший эффект при длительно применении, подсушивает воспалительные элементы, оказывает противоотечное действие;
Скинорен-гель – средство на основе азелаиновой кислоты, дает хороший эффект при длительно применении, подсушивает воспалительные элементы, оказывает противоотечное действие;- Эпидел – в состав крема входит пимекролимус, который способен селективно ингибировать продукцию цитокинов и медиаторов воспаления, крем уменьшает признаки воспаления, оказывает выраженное противоотечное действие, тормозит процесс образование новых папуло-пустулезных элементов;
- крем от розацеа Делекс-акне и Ованте – содержат активную серу, препятствуют увеличению продукции кожного сала, способствуют сужению сосудов;
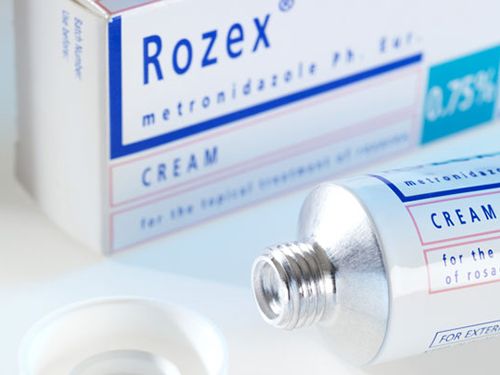
- крема и гели на основе метронидазола (Розекс, Метрагил – снижают количество гнойничковой сыпи и частично выравнивают поверхность эпидермиса).
Как лечить розацеа на лице лазером?
Механизм действия лазера на кожу, основан на принципе селективного фототермолиза. Лазерное излучение проникает сквозь кожу и оказывает влияние на капилляры. Гемоглобин поглощает световую энергию и преобразовывает ее в тепло, в результате чего происходит нагрев крови, и она как клей «склеивает» стенки поврежденного капилляра. Рассасывание обработанного сосуда происходит в течение 2-3 недель.
Лечение розацеа кожи лазером помогает устранить телеангиэктазии и за счет этого уменьшить покраснение лица, во время ее проведения мастер удаляет расширенные кровеносные сосуды, в результате чего происходит активизация кровообращения и уменьшение воспалительных процессов на коже (лазер часто используют для лечения стероидной формы розацеа).
Сеанс длится 10 минут, анестезия не требуется (болевые ощущения во время процедуры отсутствуют). Курс состоит из 4-5 процедур (проводят раз в 3-4 недели), так как болезнь хроническая повторять курс рекомендуют через 2-3 года.
"Лазерное лечение розацеа на лице"
Метод импульсной фототерапии
Метод фототерапии основан на том, что импульсный свет вызывает сильное нагревание кровеносных сосудов, за счет чего происходит их склеивание.
Это способствует уменьшению признаков покраснения, отека и воспаления кожи, также импульсный свет способен оказывать себостатический эффект, подсушивающее действие и увеличивать выработку коллагеновых волокон, благодаря чему выравниванвается кожный рельеф и уменьшается количество угревых высыпаний.
Курс состоит из 4 процедур, которые проводят 1-2 раза в месяц (по показаниям).
Электрокоагуляция и криотерапия
Электрокоагуляцию применяют на стадии папуло-пустулезных изменений кожи. Она предполагает выжигание точечно-волосковым электродом очагов поражения. Из-за того, что данный метод может спровоцировать развитие осложнений, в настоящее время его используют редко.
Криотерапия – это массаж кожи жидким азотом. Под действием низких температур сначала происходит последовательное сужение и расширение сосудов, что улучшает микроциркуляцию крови в тканях и питание кожи. Оказывает выраженный лимфодренажный и иммуномодулирующий эффект. Разрешена к применению на любой стадии болезни.
Результаты лечения розацеа на лице: фото до и после
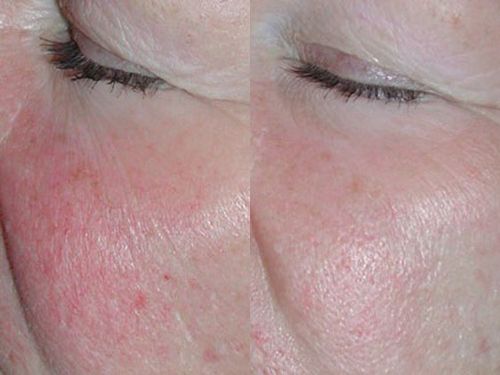
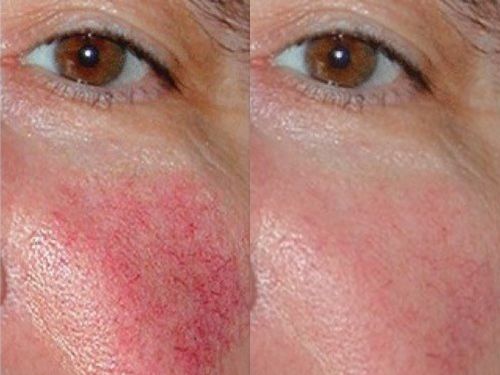
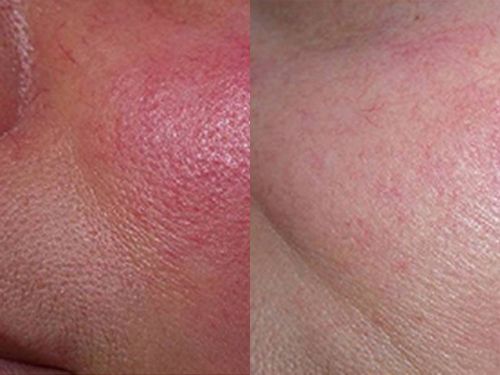
Микродермабразия
Микродермабразия представляет собой процедуру микрошлифовки кожных покровов при помощи наночастиц диоксида алюминия.
Мнения специалистов по поводу целесообразности ее применения при кожном заболевании розацеа расходятся, так как одни врачи считают, что при лечении этого заболевания нельзя травмировать кожный покров, а другие утверждают, что она показана к применению на третьей стадии болезни для борьбы с огрубением и утолщением эпидермиса. В качестве самостоятельного метода лечения процедура не эффективна.
Химические пилинги
Химические пилинги в терапии розовых угрей играют очень важную роль, так как вещества, которые входят в их состав способствуют отшелушиванию эпидермальных клеток, уничтожению патогенной микрофлоры, подсушиванию воспалительных элементов и улучшению регенерации кожных покровов.
Чаще всего делают пилинги с молочной, азелаиновой, ретиноевой, миндальной и гликолевой кислотой, так как эти кислоты оказывают мягкое воздействие на кожу, не вызывают раздражения и не разрушают стенки капиллярных сосудов. В качестве самостоятельного средства пилинги можно делать только на начальной стадии заболевания (после консультации врача), в основном их применяют в комплексе с медикаментозным лечением.
Научные исследования и практика врачей показывают, что данное заболевание можно залечить только при помощи комбинированной терапии, которая включает в себя использование медикаментозных, косметических и физиотерапевтических лечебных методик. Причем эффективность лечения напрямую зависит от длительности лекарственной терапии и степени выраженности данного заболевания.
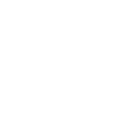
 Скинорен-гель – средство на основе азелаиновой кислоты, дает хороший эффект при длительно применении, подсушивает воспалительные элементы, оказывает противоотечное действие;
Скинорен-гель – средство на основе азелаиновой кислоты, дает хороший эффект при длительно применении, подсушивает воспалительные элементы, оказывает противоотечное действие;