Гиперпигментация – это изменение цвета отдельных участков кожи. Расстройство пигментации вызывают нарушения в работе меланоцитов – клеток в составе эпидермиса, которые отвечают за выработку меланина.
Пигментированная область может появиться не только на теле, но и на лице, что особенно неприятно с эстетической точки зрения. Причины пигментных пятен на лице (пигментации кожи) разнообразны. Они могут иметь наследственную природу, быть врождёнными или возникать как следствие какого-либо заболевания. Правильная диагностика крайне важна, так как повышает шансы ликвидировать дефект безвозвратно.
Классификация пигментных пятен
Меланогенез – один из защитных механизмов организма. Меланоциты вырабатывают меланин, который по клеточным отросткам транспортируется в кератиноциты и становится частью эпидермиса. Здесь он играет роль УФ-фильтра и поглощает солнечное излучение, предотвращая ожоги и вредные последствия облучения.
Сбои в меланогенезе приводят к повышенной выработке меланина и образованию гиперпигментированных участков на теле. Отталкиваясь от происхождения, все гипермеланозы можно разделить на первичные и вторичные.
1. Первичные:
- врождённые: лентиго юношеское, невусы пигментные (родинки);
- наследственные: меланизм, веснушки, лентигиноз, синдром Пейтца-Егерса-Турена;
- приобретённые;
- ограниченные: мелазма, хлоазма, лентиго старческое, линейная пигментация лба;
- диффузные: болезнь Аддисона, кахектическая меланодермия, токсическая гиперпигментация;
- медикаментозные: сетчатая пигментная пойкилодермия лица и шеи, меланоз Риля, токсическая меланодермия Хофмана-Хабермана;
- вызванные внешними факторами: мраморная пигментация Бушке-Эйхорна, актиническая меланодермия, нарушения пигментации паразитарной природы.
2. Вторичные:
- постинфекционные: проявления туберкулёза, сифилиса;
- поствоспалительные: после угревой болезни, красного плоского лишая, экземы, нейродермита и др.
Среди наиболее распространённых гипермеланозов с локализацией на лице можно выделить:
 веснушки (эфелиды): участки небольшой площади овальной или круглой формы, от светло-рыжего до тёмно-коричневого цветов. Возникают преимущественно у людей со светлой кожей (1 и 2 фототип);
веснушки (эфелиды): участки небольшой площади овальной или круглой формы, от светло-рыжего до тёмно-коричневого цветов. Возникают преимущественно у людей со светлой кожей (1 и 2 фототип);- лентиго:
- юношеское: небольшие пятна диаметром до 5 мм по форме близкие к овалу, поражают преимущественно слизистые оболочки;
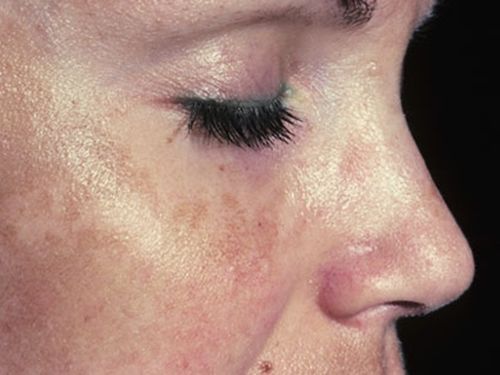
- старческое: пигментные пятна светло-коричневого цвета в единичном или множественном количестве. Это один из самых выраженных возрастных признаков, который впервые появляется после 40 лет; - мелазма и на лице: гиперпигментации буроватого, жёлтого, коричневого цветов с нечёткими границами. Обычно возникают на лице у молодых женщин, часто во время беременности. Появление хлоазмы, в отличие от мелазмы, спровоцировано гормональными изменениями;
- невус Беккера: участок кожи с гиперпигментированной окраской и повышенным оволосением. Чаще встречается у мужчин;
- фотодерматоз: проявление повышенной чувствительности кожи к УФ-излучению. Выражается в виде зудящих покраснений и сыпи;
- пятна после угревой сыпи: в случае, если угревая болезнь протекала тяжело и сопровождалась открытыми труднозаживающими воспалениями, то на месте разрешившегося акне остаётся не проходящее пигментированное пятно. Наряду с рубцами и сосудистой сеткой, такой гипермеланоз входит в комплекс симптомов «постакне».
Факторы, которые способствуют пигментации кожи
Механизм возникновения сбоев в работе меланоцитов до конца не изучен, поэтому в каждом конкретном случае причина появления пигментных пятен на лбу, шее, вокруг глаз индивидуальна. К факторам, которые способствуют появлению гипермеланозов и усугублению их состояния, относятся:
- нарушение гормонального фона организма вследствие беременности, приёма гормональных препаратов (в т. ч оральные контрацептивы), пубертатного периода и климакса;
- воздействие УФ-лучей. Сюда же можно включить и фотостарение – увядание кожи как результат постоянного УФ-облучения;
- недостаток или избыток витаминов и микроэлементов, влияющих на выработку меланина: аминокислоты тирозин и триптофан, селен, медь, витамины В10, А, Е;
- нездоровый образ жизни: постоянный или одномоментный сильный стресс, злоупотребление алкоголем, курение;
- генетическая предрасположенность;
- возрастная пигментация кожи: естественное уменьшение выработки меланина ведёт к повышенной уязвимости кожных покровов перед УФ-лучами;
- нарушения в работе внутренних органов – желчного пузыря и печени (пигментация часто бывает проявлением гепатита А);
- приём препаратов с фототоксичным эффектом, которые вызывают раздражение кожи и её повышенную светочувствительность. Среди них тетрациклин, сульфаниламиды, хинин, антигистамины и средства от угрей.
Виды пигментных пятен или пигментация кожи лица
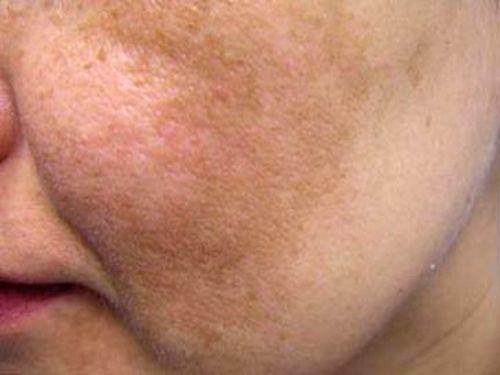
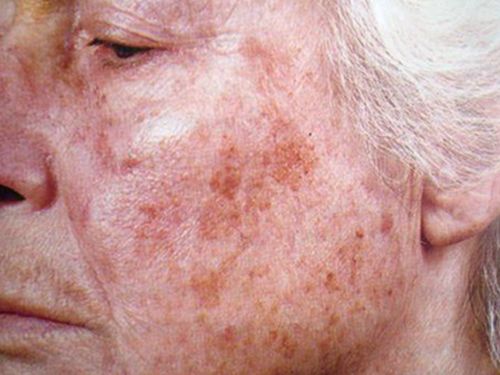
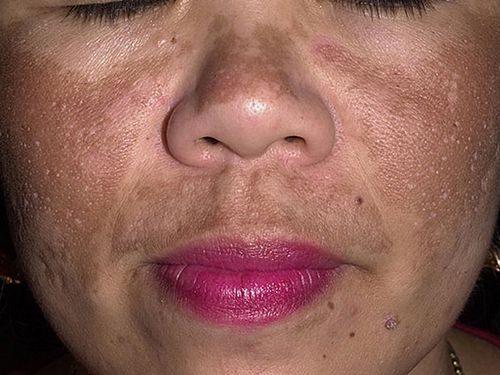
Заболевания, которые вызывают нарушения пигментации кожи
Кроме вышеперечисленных факторов, появлению гиперпигментированных областей на лице способствуют некоторые заболевания:
- альбинизм – врождённая патология, которая заключается в отсутствии меланина в организме. Считается, что выработка пигмента блокируется по причине недостаточного количества фермента тирозиназы. Бывает тотальным,частичным и неполным: тотальный выражается в гипопигментации всего тела, частичный – в недостаточной пигментации отдельных участков, неполный предполагает гипопигментацию волосяного покрова и радужки глаз;
- фенилкетонурия – наследственное нарушение метаболизма фениланина, которое ведёт к накоплению фермента и его токсичных продуктов в тканях и тяжёлым поражениям ЦНС вплоть до идиотии. Вследствие болезни происходит сбой в выработке тирозина, который метаболически связан с фениланином, а это, в свою очередь, влияет на сокращение синтеза меланина;
- туберозный склероз – генетическое заболевание, которое выражается в развитии туберсов – доброкачественных опухолей во всём организме. Полисистемные нарушения проявляются в том числе и в виде утолщённых пигментных пятен на руках и лице;
- витилиго – наиболее неизученная болезнь, которая заключается в депигментации эпидермиса. Причиной могут послужить сбои в работе организма, нервное напряжение, наследственная предрасположенность. Проявляется в виде областей белой пигментации на коже.
Витилиго или белые пигментные пятна на коже
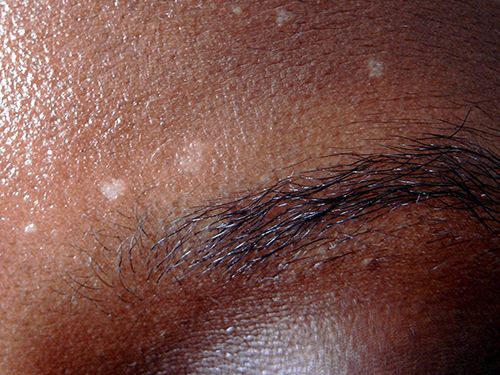
Диагностика и назначение лечения
Несмотря на кажущуюся безобидность и распространённость, гипермеланозы кроют в себе опасность – при определённых условиях (травмировании, чрезмерном воздействии УФ-излучения) они могут спровоцировать меланому – злокачественную опухоль, источник развития которой находится в меланоцитах. Поэтому, если на лице появились пигментные пятна, их необходимо показать специалисту, который диагностирует гиперпигментацию и назначит соответствующую терапию.
К методам диагностики относятся:
- визуальный осмотр и пальпация;
- сбор анамнеза пациента и его родственников;
- дермоскопия: осмотр пятна при помощи дерматоскопа – прибора, который многократно увеличивает и детализирует исследуемый участок;
- компьютерная диагностика, при которой аппарат изучает состояние кожного покрова и автоматически сравнивает его с эталонным;
- гистология: изучение среза ткани.
В зависимости от поставленного диагноза, гипермеланоз можно вылечить или удалить. К методам избавления относятся различные виды пилингов (химический, энзимный, ультразвуковой, электрический), инъекции (мезотерапия и биоревитализация), лазерная шлифовка и фототермолиз.
Видео: "Пигментация и причины ее возникновения"
Маскировка пигментных пятен
Замаскировать гиперпигментацию лица очень сложно – её нельзя прикрыть одеждой, как на теле. На помощь придут различные косметические средства, например, отбеливающие крема и маски. При систематическом применении они дают визуальный эффект средней степени.
Самый популярный и доступный способ маскировки – это тональный крем и косметическая пудра. Их цвет следует в этом случае подбирать на 1-2 тона темнее естественного цвета кожи. Более действенным может оказаться корректор-консилер. Он имеет более плотную текстуру и скроет пигментацию качественнее.
Пигментные пятна на коже редко возникают без причины – чаще всего это симптом какой-либо болезни. К тому же, и сами по себе они могут послужить поводом к развитию серьёзного заболевания. Исходя из этих соображений, каждая пигментированная область подлежит тщательному обследованию с последующим обязательным лечением.
 веснушки (эфелиды): участки небольшой площади овальной или круглой формы, от светло-рыжего до тёмно-коричневого цветов. Возникают преимущественно у людей со светлой кожей (1 и 2 фототип);
веснушки (эфелиды): участки небольшой площади овальной или круглой формы, от светло-рыжего до тёмно-коричневого цветов. Возникают преимущественно у людей со светлой кожей (1 и 2 фототип);